大腸癌前兆、哪些人易得大腸癌及治療方式
圖片來源pixabay.com
大腸癌近年來成為國人好發癌症的第一名,也因為初期症狀並不明顯而往往被忽略。通常若腹瀉及便秘前兆症狀交替發生、大便帶血或解不乾淨、不明原因體重減輕,或腹脹、腹痛、噁心及嘔吐感症徵兆等都應提高警覺。通常病患若篩檢發現具有大腸息肉應更加小心。這是因為大部分患者,都是先由腸壁產生息肉再轉變為癌症,因此建議定期做檢查,在大腸息肉轉變成癌症前先予以切除治療,並定期追蹤檢查以降低罹癌風險。
當我們進食時,食物沿著食道通往胃部而進入小腸,在小腸進行消化過程,攝取身體必需的營養。消化後的食物再進入大腸,並由大腸吸收水分。剩餘的廢物便是糞便。糞便會留在直腸,直至大腸移動將其排出體外。
大腸癌前兆症狀有哪些?
大腸直腸癌一如其他疾病,出現的症徵兆症狀並非一成不變,而是多樣化的,有時很難與其他疾病做區分。但任何人有下面這些症狀,就應懷疑有了下腸胃道的病灶,應該找醫生檢查確定病因,尤其是屬於高危險群的人更須注意。常見的大腸癌前兆症狀如下:
糞便形狀發生改變:當糞便漸漸變細,常是腸道發生了狹窄,有了病變,雖然也有可能是其他病因例如腸道結核,慢性大腸炎等疾病導致的狹窄,但大多數還是因為腸道內有了不正常的組織。此外要注意是若飲食習慣與排便次數也會影響糞便的粗細,如蔬菜纖維食物增加,糞便量也會增加,肉食主義者糞便量也會較少。當排便次數增加時,相對的糞便也會較細。這些都需做鑑別。
排便習慣發生改變:例如突然發生慢性腹瀉及便秘。這常是腸道的腫瘤引起狹窄或有不正常的分泌。注意的是生活上的改變、情緒的壓力、其他疾病的影響等等,也可能使排便習慣有所改變,因此並非習慣改變就是有了大腸癌。不過若無確卻使排便習慣改變的因素或屬於高危險群的人,一旦有了這種症狀則一定要探討原因。
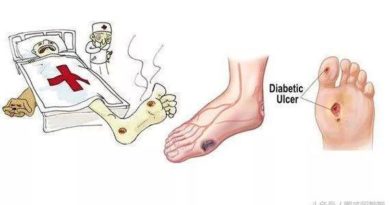
便血或糞便帶血:一般人的觀念中,大便有血就恐慌是否得了癌症了,其實出血固然是大腸直腸癌的症狀之一,但是絕大部分造成出血的原因,都是緣於良性病灶如痔、肛裂,息肉、大腸炎、大腸憩室症等等。
一般說來出血點愈接近肛門,出血顏色愈鮮紅,與糞便也愈容易分別,常只附在糞便外面,尤其是從肛門出血有時可能只見到血液而無糞便。若出血位置在右側大腸,血液與糞便常混合一起,依流血量與糞便在腸道停留時間,糞便可為黑紅、暗紅至鮮紅不等。最常見的痔出血,常在排便石才發生,少有其他症狀。肛裂較亦有疼痛感,直腸病灶常合併有裹急後重。
出血只是一個重要的警訊,提醒要注意腸道健康,雖然以良性病灶居多,最怕還是自我診斷忌諱求醫,延誤確切的診斷與治療時機。
排泄黏液:腸炎時常也會產生一些黏液,而在腸癌、息肉也會發生會發生,以絨毛狀息肉,大腸癌更多見。有時會混雜血液。
腹痛:當腫瘤會引發腹痛,通常是因為腫瘤以侵犯至腸壁外,或是已有部份腸阻塞情形。疼痛並無特異性,腹痛常不侷限於一處,位置也時時改變,因此若有慢性腹痛都要詳細檢查。
食慾不振:一如其他許多癌症,大腸直腸癌也可能引發胃口不佳,食慾不振。
體重減輕:在早期體重減輕情形,一般說來並不明顯,但可因腫瘤阻塞,腹痛,導致營養攝取不良,或腫瘤轉移而引起而使體重逐漸下降。
裹急後重:這是指常有便意,肛門裡老是有東西的感覺,常要上廁所又解不大出來。但是其他疾病如直腸炎、侵犯直腸的潰瘍性大腸炎、直腸內異物等等也有相似的症狀。
貧血:臨床上許多大腸癌的初始症狀就是貧血,尤其是在右側大腸病灶。由於瘤瘤慢性出血,然量少又長久,糞便顏色改變不多,不易以肉眼從糞便發現出血,常須靠潛血反應檢查。發現有不明原因的貧血,除了要考慮血液疾病、營養因素等等,重要的是必須將胃腸道慢性出血列入鑑別診斷。
腹部腫瘤:少數以腹部腫瘤表現,有些是腫瘤本身太大,或轉移至其他臟器的表現,有些是因腸阻塞,大便堆積於腸內,腹部可觸診到腫瘤狀的病灶。
轉移至其他器官的症狀:少數病人在發現有腫瘤時已是末期的病患,因為一些臟器轉移症狀來就診方診斷出來,例如轉移至肝臟引起黃疸,轉移至肺部引起呼吸困難,轉移至骨頭而導致疼痛。
其實癌症的症狀有些並非具特異性,出現某些症狀,就一定是大腸直腸癌。就如白馬是馬,但是馬就不一定是白馬。許多疾病會有相同的症狀,同一疾病常常有不同的表現,因此才需要醫師幫忙做檢查與鑑別診斷。上列症狀只是較常出現的症狀,都應至醫尋求幫忙,如果生懷疑有癌症就須接受更多詳細的檢查。
大腸癌治療方式
大腸癌的成因仍然是未知之數,這方面的研究仍全力在進行。根據統計和我們的飲食習慣有關,高動物性脂肪、高蛋白質和低纖維的飲食習慣有可能增加患腸癌的危險。家族中有人患過腸癌,得病的機會也比較大。如果年齡在四十五歲以下的父母親或兄弟姊妹得了或者同一家族中有幾個人患病,得腸癌的風險都會增加。大腸癌的危險因子包括:
年齡:超過百分之九十的病人年齡大於五十歲。
飲食:發生似乎和高熱量、高脂肪、及低纖維飲食有關。
息肉:如果你的體質容易產生某類息肉,便有較高的危險性發生大腸癌。
家族病史:家人罹患是重要的危險因子。大約百分之十的病人已有親屬罹患大腸癌。
個人病史:研究顯示卵巢、子宮、或乳房癌症的女性發生的機會增加。而病人更要預防第二次罹患。
身體活動量小的人:適當運動量的人發生的危險性較低。
飲酒和吸煙:吸煙可能會增加產生危險,規律地飲酒(特別是啤酒)顯示會加重危險性。
潰瘍性結腸炎和克隆氏腸炎,增加危險性。
手術切除的範圍包括腫瘤、腫瘤所在的一段大腸、鄰近的血管和淋巴組織,以達到完全清除癌組織的目標。然後再將其餘正常的大腸連接起來,恢復排便功能。在某些病情之下,要為病人建立暫時性的或永久性的人工肛門,讓身體產生的糞便排出體外。在過去永久性的人工肛門,曾經是直腸癌手術必然的結果。現在因技術的不斷進步,只有不到百分之十五的大腸癌病人,需要永久性的人工肛門。
化學或放射線治療則作為輔助性治療。對於癌細胞已經侵入淋巴結的病人,運用化學或放射線治療,可以降低部份手術病人癌復發的危險,改善手術存活率。接受結腸直腸癌治療之後,不代表從此以後就可以高枕無憂,因為你屬於大腸癌的高危險群,必須接受定期的追蹤與檢查,例如大腸鏡檢查,抽血檢驗,胸部X光,和超音波檢查等等。
到訪人數:(127)